Hieronder vindt u de lijst met referenties die in deze factsheet zijn gebruikt. Alle gebruikte bronnen zijn in te zien of op te vragen via ons kennisportaal. Hier vindt u ook meer literatuur over dit onderwerp.
[1]. Davidse, R.J., Vlakveld, W.P., Doumen, M.J.A. & Craen, S. de (2010). Statusonderkenning, risico-onderkenning en kalibratie bij verkeersdeelnemers. Een literatuurstudie. R-2010-2. SWOV, Leidschendam.
[2]. WHO (2016). Drug use and road safety. A policy brief. World Health Organization, Geneva.
[3]. Wolff, K., Brimblecombe, R., Forfar, J.C., Forrest, A.R., et al. (2013). Driving under the influence of drugs. Report from the expert panel on drug driving. UK Department for Transport, London.
[4]. Couper, F.J. & Logan, B.K. (2014). Drugs and human performance fact sheets. Report No. DOT HS 809 725. National Highway Traffic Safety Administration (NHTSA), Washington.
[5]. Bredewoud, R.A. (2009). Rijgevaarlijke geneesmiddelen: eindelijk duidelijkheid? CBR, Rijswijk.
[6]. Faber, E., Brons, M., Bruring, D.P., Hamelijnck, M.A.F., et al. (2016). LESA Geneesmiddelen en Verkeersveiligheid. Nederlands Huisartsen Genootschap NHG, Utrecht.
[7]. Croes, E., Meijer, H., Dort, B. van, Remmits, J., et al. (2018). Factsheet GHB. AF1656, December 2018. Trimbos-instituut, Utrecht.
[8]. Miltenburg, C. van, Laar, M. van & Goor, M. van (2019). Factsheet Ketamine. AF1708. Trimbos-instituut, Utrecht.
[9]. Goor, M. van (2018). Factsheet Lachgas. Update maart 2018, AF1384. Trimbos-instituut, Utrecht.
[10]. Giorgetti, R., Marcotulli, D., Tagliabracci, A. & Schifano, F. (2015). Effects of ketamine on psychomotor, sensory and cognitive functions relevant for driving ability. In: Forensic Science International, vol. 252, p. 127-142.
[11]. Coull, J.T., Morgan, H., Cambridge, V.C., Moore, J.W., et al. (2011). Ketamine perturbs perception of the flow of time in healthy volunteers. In: Psychopharmacology (Berl), vol. 218, nr. 3, p. 543-556.
[12]. Liakoni, E., Dempsey, D.A., Meyers, M., Murphy, N.G., et al. (2018). Effect of gamma-hydroxybutyrate (GHB) on driving as measured by a driving simulator. In: Psychopharmacology (Berl), vol. 235, nr. 11, p. 3223-3232.
[13]. Houwing, S., Hagenzieker, M., Mathijssen, R., Bernhoft, I.M., et al. (2011). Prevalence of alcohol and other psychoactive substances in drivers in general traffic; Part II: Country reports. Deliverable D2.2.3 Part 2 of the EU FP6 project DRUID. European Commission, Brussels.
[14]. Vias institute (2019). Country fact sheet Netherlands. ESRA2_2018 survey (E-Survey of Road users'Attitudes). Vias institute, Brussels, Belgium.
[15]. Politie (2018). In jaar tijd 1250 keer drugs in het verkeer. Politie, Den Haag. Geraadpleegd 19-03-2020 op www.politie.nl/nieuws/2018/september/28/00-in-jaar-tijd-1250-keer-drugs-in-het-verkeer.html .
[16]. Trimbos-instituut (2020). Cijfers drugs: gebruik en trends. Trimbos-instituut, Utrecht. Geraadpleegd 28-01-2020 op www.trimbos.nl/kennis/cijfers/cijfers-drugs#sub6982.
[17]. Giele, T. (2018). Ook één pilletje is al te veel achter het stuur. Provinciale Zeeuwse Courant. Geraadpleegd 28-01-2020 op www.pzc.nl/zeeuws-nieuws/ook-een-pilletje-is-al-te-veel-achter-het-stuur~aba1bd04/.
[18]. Laar, M.W. van & Gestel, B. van (red.) (2019). Nationale Drug Monitor NDM: Jaarbericht 2018. Wetenschappelijk Onderzoek en Documentatiecentrum WODC / Trimbos-instituut, Den Haag / Utrecht.
[19]. Lemmens, L.C. & Weda, M. (2013). Polyfarmacie bij kwetsbare ouderen Inventarisatie van risico’s en mogelijke interventiestrategieën. RIVM briefrapport 080027001/2013. RIVM.
[20]. LeRoy, A.A. & Morse, L.M. (2008). Multiple medications and vehicle crashes: analysis of databases. U.S. Department of Transportation, National Highway Traffic Safety Administration (NHTSA), Washington.
[21]. Isalberti, C., Linden, T. van der, Legrand, S.-A., Verstraete, A., et al. (2011). Prevalence of alcohol and other psychoactive substances in injured and killed drivers. Deliverable D2.2.5 of the EU FP6 project DRUID. European Commission, Brussels.
[22]. RUG, NFI & SWOV (2012). Jaarlijks 33 tot 66 verkeersdoden door rijgevaarlijke geneesmiddelen. Gezamenlijk persbericht van de Rijksuniversiteit Groningen (RUG), Nederlands Forensisch Instituut (NFI) en de Stichting Wetenschappelijk Onderzoek Verkeersveiligheid (SWOV). Geraadpleegd 19-06-2019 op www.rug.nl/news/2012/05/065_12degier.
[23]. Elvik, R. (2013). Risk of road accident associated with the use of drugs: A systematic review and meta-analysis of evidence from epidemiological studies. In: Accident Analysis & Prevention, vol. 60, p. 254-267.
[24]. Rogeberg, O. & Elvik, R. (2016). The effects of cannabis intoxication on motor vehicle collision revisited and revised. In: Addiction, vol. 111, nr. 8, p. 1348-1359.
[25]. Els, C., Jackson, T.D., Tsuyuki, R.T., Aidoo, H., et al. (2019). Impact of cannabis use on road traffic collisions and safety at work: Systematic review and meta-analysis. In: Canadian Journal of Addiction, vol. 10, nr. 1, p. 8-15.
[26]. Rogeberg, O. (2019). A meta-analysis of the crash risk of cannabis-positive drivers in culpability studies—Avoiding interpretational bias. In: Accident Analysis & Prevention, vol. 123, p. 69-78.
[27]. Hels, T., Bernhoft, I.M., Lyckegaard, A., Houwing, S., et al. (2011). Risk of injury by driving with alcohol and other drugs. Deliverable D2.3.5 of the EU FP6 project DRUID. European Commission, Brussels.
[28]. Martin, J.P., Sexton, B.F., Saunders, B.P. & Atkin, W.S. (2000). Inhaled patient-administered nitrous oxide/oxygen mixture does not impair driving ability when used as analgesia during screening flexible sigmoidoscopy. In: Gastrointestinal endoscopy, vol. 51, nr. 6, p. 701-703.
[29]. Sinclair, D.R., Chung, F. & Smiley, A. (2003). General anesthesia does not impair simulator driving skills in volunteers in the immediate recovery period - a pilot study. In: Canadian journal of anaesthesia, vol. 50, nr. 3, p. 238-245.
[30]. Garakani, A., Jaffe, R.J., Savla, D., Welch, A.K., et al. (2016). Neurologic, psychiatric, and other medical manifestations of nitrous oxide abuse: A systematic review of the case literature. In: The American journal on addictions, vol. 25, nr. 5, p. 358-369.
[31]. Randhawa, G. & Bodenham, A. (2016). The increasing recreational use of nitrous oxide: history revisited. In: British journal of anaesthesia, vol. 116, nr. 3, p. 321-324.
[32]. Trojan, J., Saunders, B.P., Woloshynowych, M., Debinsky, H.S., et al. (1997). Immediate recovery of psychomotor function after patient-administered nitrous oxide/oxygen inhalation for colonoscopyv. In: Endoscopy, vol. 29, nr. 1, p. 17-22.
[33]. Rijksoverheid (2019). Blokhuis verbiedt lachgas door plaatsing onder Opiumwet. Rijksoverheid, Ministerie van Volksgezondheid, Welzijn en Sport. Geraadpleegd 26-02-2020 op www.rijksoverheid.nl/actueel/nieuws/2019/12/09/blokhuis-verbiedt-lachgas-door-plaatsing-onder-opiumwet.
[34]. CAM (2019). Risicobeoordeling lachgas. Coördinatiepunt Assessment en Monitoring nieuwe drugs CAM, Bilthoven.
[35]. Chihuri, S. & Li, G. (2017). Use of prescription opioids and motor vehicle crashes: A meta analysis. In: Accident Analysis & Prevention, vol. 109, p. 123-131.
[36]. Rudisill, T.M., Zhu, M., Kelley, G.A., Pilkerton, C., et al. (2016). Medication use and the risk of motor vehicle collisions among licensed drivers: A systematic review. In: Accident Analysis & Prevention, vol. 96, p. 255-270.
[37]. Leblud, J., Meesmann, U., Houwing, S. & Opdenakker, E. (2019). Themadossier Verkeersveiligheid nr. 4 Drugs en geneesmiddelen. Vias institute – Kenniscentrum Verkeersveiligheid, Brussel.
[38]. Goossens, F.X., Hasselt, N.E. van & Sannen, A.M.L. (2012). Verslaving: Maatschappelijke gevolgen. Trimbos-instituut, Utrecht.
[39]. Nederlandse Vereniging voor Klinische Geriatrie (2019). Geneesmiddelen bij ouderen. Geraadpleegd 06-05-2019 op www.nvkg.nl/publiek/ziektebeelden/geneesmiddelen-bij-ouderen.
[40]. Artime, E., Qizilbash, N., Garrido-Estepa, M., Vora, P., et al. (2019). Are risk minimization measures for approved drugs in Europe effective? A systematic review. In: Expert Opinion on Drug Safety, vol. 18, nr. 5, p. 443-454.
[41]. Vervloet, M., Jong, J. de & Dijk, L. van (2007). Rijgevaarlijke geneesmiddelen en verkeersdeelname: meningen van consumenten en professionals. Nivel, Utrecht.
[42]. Ziemerink, L. (2018). Drugsgebruik in het verkeer. TeamAlert, Utrecht.
[43]. TeamAlert (2018). Drugsgebruik achter het stuur. Rapportage doelgroepsanalyse. TeamAlert, Utrecht.
[44]. Weinstein, N.D. (1989). Optimistic biases about personal risks. In: Science, vol. 246, nr. 4935, p. 1232-1233.
[45]. Tyler, T.R. & Cook, F.L. (1984). The mass media and judgments of risk: Distinguishing impact on personal and societal level judgments. In: Journal of Personality and Social Psychology, vol. 47, p. 693-708.
[46]. Velthuijsen, A.S. (1996). Persoonlijke en onpersoonlijke impact van massamedia op risico-oordelen. Proefschrift Universiteit van Amsterdam. Amsterdam.
[47]. Sargent-Cox, K.A., Windsor, T., Walker, J. & Anstey, K.J. (2011). Health literacy of older drivers and the importance of health experience for self-regulation of driving behaviour. In: Accident Analysis & Prevention, vol. 43, nr. 3, p. 898-905.
[48]. Orriols, L., Luxcey, A., Contrand, B., Gadegbeku, B., et al. (2016). Road traffic crash risk associated with benzodiazepine and z-hypnotic use after implementation of a colour-graded pictogram: a responsibility study. In: British journal of clinical pharmacology, vol. 82, nr. 6, p. 1625-1635.
[49]. Veisten, K., Houwing, S. & Mathijssen, R. (2010). Cost-benefit analysis of drug driving enforcement by the police. Deliverable D3.3.1 of the EU FP6 project DRUID. European Commission, Brussels.
[50]. Schulze, H., Schumacher, M., Urmeew, R. & Auerbach, K. (2012). Final Report: Work performed, main results and recommendations. DRUID Deliverable 0.1.8. BASt, Begisch Gladbach.
[51]. Davis, J.L.A. & Cismaru, M. (2020). Preventing youth from driving high. In: Canadian Journal of Family and Youth, vol. 12, nr. 1, p. 44-64.
[52]. Brookhuis, K.A., Waard, D. de, Steyvers, F.J.J.M. & Bijsterveld, H. (2011). Let them experience a ride under the influence of alcohol; A successful intervention program? In: Accident Analysis & Prevention, vol. 43, nr. 3, p. 906-910.
[53]. Dobri, S.C.D., Moslehi, A.H. & Davies, T.C. (2019). Are oral fluid testing devices effective for the roadside detection of recent cannabis use? A systematic review. In: Public Health, vol. 171, p. 57-65.
[54]. Talpins, S.K., Holmes, E., Kelley-Baker, T., Walls, H.C., et al. (2017). Breath testing for cannabis: An emerging tool with great potential for law enforcement. National Traffic Law Center, Alexandria, VA.
[55]. Ullah, S., Sandqvist, S. & Beck, O. (2018). A liquid chromatography and tandem mass spectrometry method to determine 28 non-volatile drugs of abuse in exhaled breath. In: Journal of Pharmaceutical and Biomedical Analysis, vol. 148, p. 251-258.
[56]. Monteiro, S.P. (2014). Driving-impairing medicines and traffic safety; patients’ perspectives. Proefschrift Groningen University, Groningen.
[57]. Emich, B., Dijk, L. van, Monteiro, S.P. & Gier, J.J. de (2014). A study comparing the effectiveness of three warning labels on the package of driving-impairing medicines. In: International Journal of Clinical Pharmacy, vol. 36, nr. 6, p. 1152-1159.
[58]. Ivers, T. & White, N.D. (2016). Potentially driver-impairing medications: Risks and strategies for injury prevention. In: American journal of lifestyle medicine, vol. 10, nr. 1, p. 17-20.
[59]. Nabben, T., Pol, P. van der & Korf, D.J. (2017). Roes met een luchtje. Gebruik, gebruikers en markt van lachgas. Rozenberg Publishers, Amsterdam.
[60]. Camden, M.C., Hickman, J.S. & Hanowski, R.J. (2019). Effective strategies to improve safety case studies of commercial motor carrier safety advancement. National Surface Transportation Center for Excellence, Blacksburg, Virgina.
[61]. VNO-NCW & MKB-Nederland (2018). Werkgevers in verantwoordelijkheden beperkt door Autoriteit Persoonsgegevens, brief aan de VC's voor Justitie en Veiligheid en van SZW van de Tweede Kamer. Geraadpleegd 13-08-2019 op www.vno-ncw.nl/brieven-en-commentaren/werkgevers-verantwoordelijkheden-beperkt-door-autoriteit-persoonsgegevens.

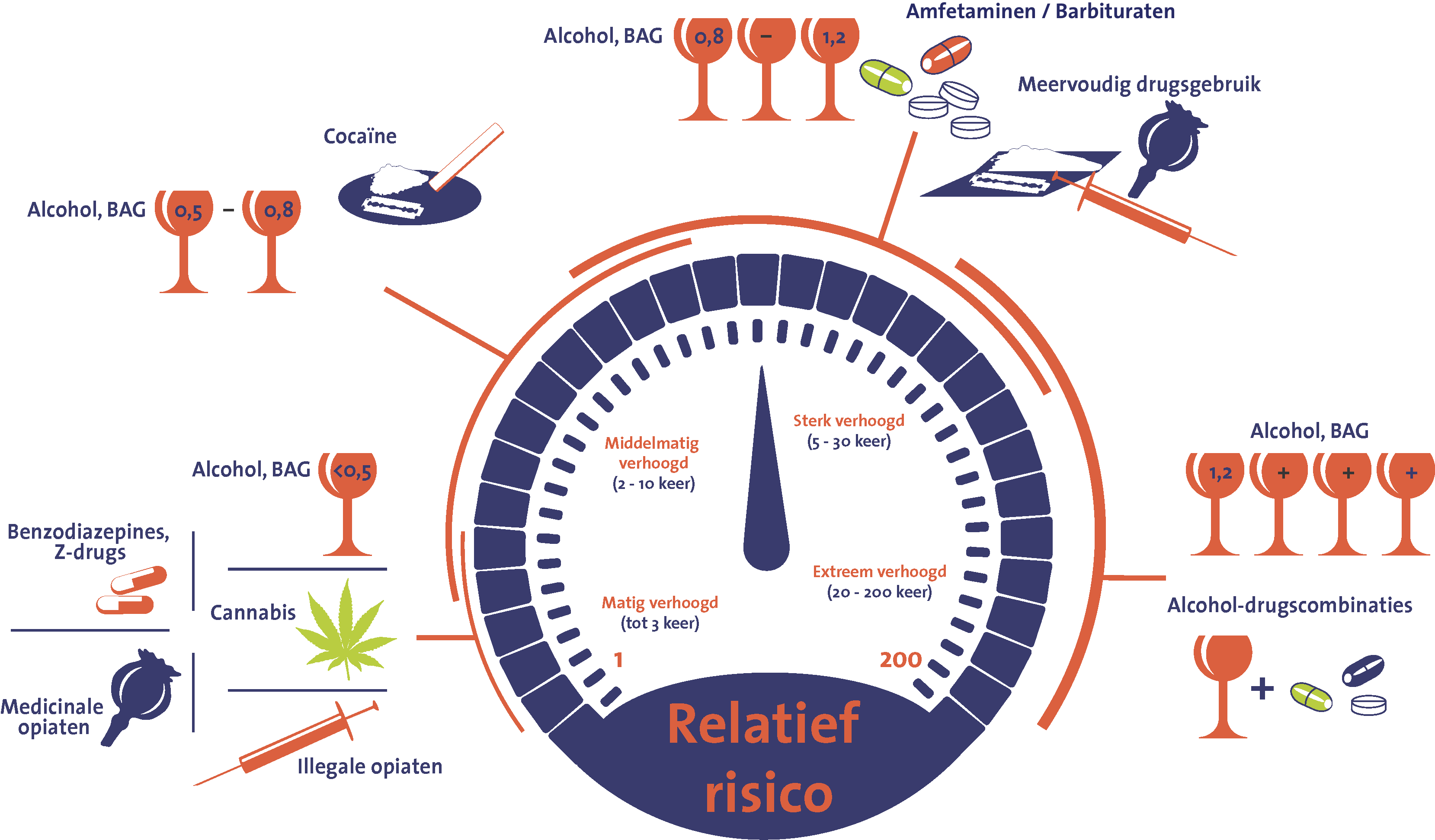 Afbeelding 1. Schematische weergave van de risico’s van het gebruik van verschillende drugs, geneesmiddelen en alcohol (of combinaties daarvan) in het verkeer uitgedrukt in odds ratio’s
Afbeelding 1. Schematische weergave van de risico’s van het gebruik van verschillende drugs, geneesmiddelen en alcohol (of combinaties daarvan) in het verkeer uitgedrukt in odds ratio’s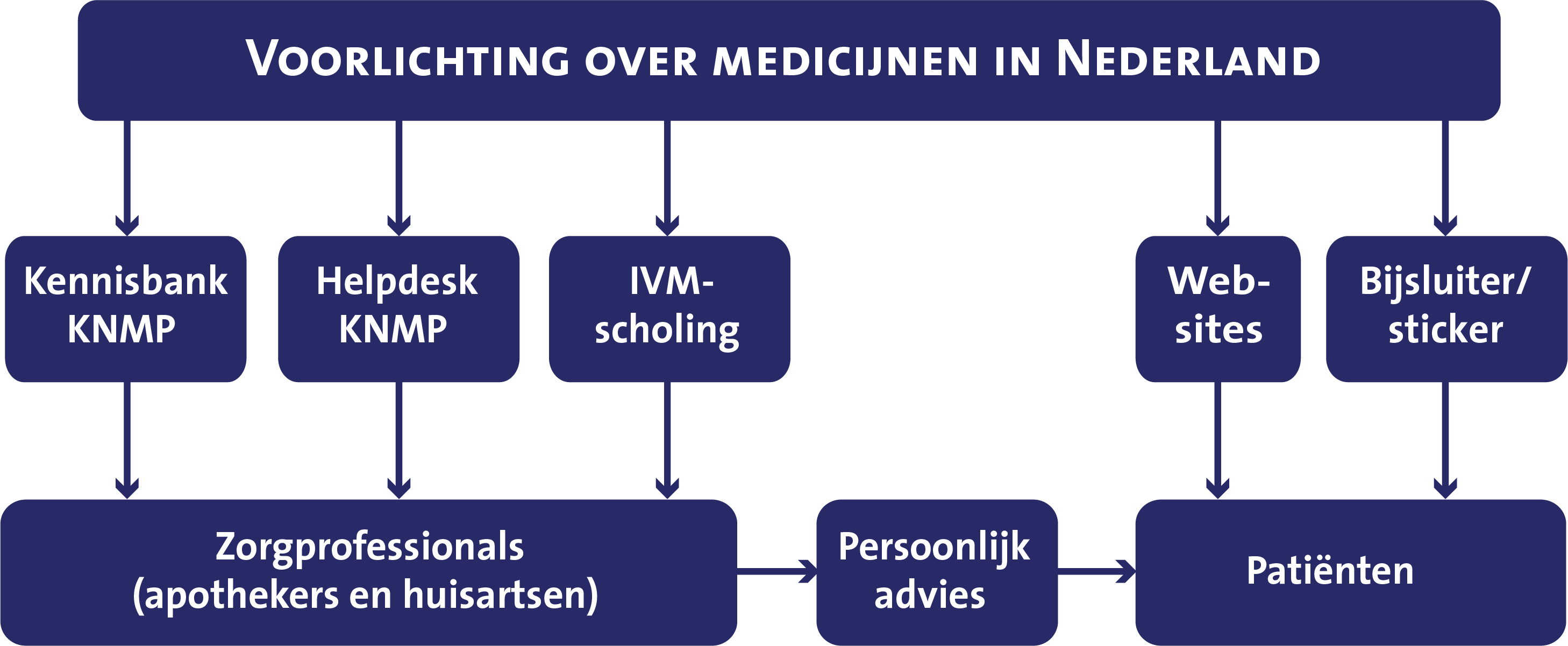 Afbeelding 2. Voorlichting over geneesmiddelen in Nederland: kanalen en doelgroepen (KNMP = Koninklijke Nederlandse Maatschappij ter bevordering der Pharmacie, IVM = Instituut Verantwoord Medicijngebruik).
Afbeelding 2. Voorlichting over geneesmiddelen in Nederland: kanalen en doelgroepen (KNMP = Koninklijke Nederlandse Maatschappij ter bevordering der Pharmacie, IVM = Instituut Verantwoord Medicijngebruik).